Malattia di Hirschsprung o Megacolon congenito: cause, sintomi e cura
La malattia di Hirschsprung è una malformazione congenita molto rara dell’intestino inferiore che colpisce 1 bambino su 5000 nascite. Di solito la malattia coinvolge il colon impedendo l’evacuazione delle feci e se non trattata chirurgicamente provoca la morte per stitichezza o perforazione

La malattia di Hirschsprung è una malformazione congenita rara dell’intestino inferiore che colpisce 1 bambino su 5000 nascite. Di solito la malattia coinvolge il colon impedendo l’evacuazione delle feci e se non trattata chirurgicamente provoca la morte per stitichezza o perforazione. L’eccellenza italiana per la cura e la chirurgia di questa patologia è rappresentata dal reparto di Chirurgia Pediatria dell’Ospedale Infantile di Alessandria, capitanato dal Prof. Alessio Pini Prato.
La rara patologia congenita dell’intestino morto: la malattia di Hirschsprung

Il morbo di Hirschsprung è stato diagnosticato per la prima volta nel 1888 da Harald Hirschsprung. La malattia si manifesta in età neonatale a causa di un mancato sviluppo delle cellule gangliari intrinseche parasimpatiche nei plessi mienterico (o plesso di Auerbach) e sottomucoso (o plesso di Meissner), provocando la dilatazione del colon.
La malattia di Hirschsprung è anche detta “megacolon congenito agangliare”, denominazione che riassume il quadro anatomo-patologico di tale patologia. Megacolon: presenza di un tratto dell’intestino crasso (o colon) che viene a dilatarsi enormemente; congenito: che è presente sin dalla nascita; agangliare: dovuto alla mancanza di gangli (gruppi di cellule nervose).
Solo nel 1973 la malattia di Hirschsprung è stata classificata come una neurocristopatia, termine che indica tutte quelle sindromi o tumori che coinvolgono le cellule delle creste neurali dell’intestino posteriore. È grazie ai modelli animali che è stato possibile osservare che la malattia di Hirschsprung è un’anomalia del sistema nervoso enterico. Tale alterazione è conseguenza di un arresto prematuro dello sviluppo della cresta neurale delle cellule dell’intestino tra la quinta e la dodicesima settimana di gestazione. Ciò significa che la mancata funzionalità dei movimenti peristaltici delle pareti intestinali non fanno fluire il contenuto in direzione dell’ano.
È proprio grazie al trattamento chirurgico e alla sopravvivenza dei pazienti che si è dimostrato che la malattia di Hirschsprung ha una forte trasmissione familiare. Infatti, gli studi hanno evidenziato come nel 18% dei casi sia un’anomalia congenita. Mentre nel 12% dei casi è stato dimostrato essere di tipo cromosomica con sovra-espressione dei geni del cromosoma 21 (o Trisomia 21). Ciò spiega perché in alcuni pazienti la malattia di Hirschsprung è associata ad alcune sindromi genetiche come la sindrome di Down, la sindrome di Ondine, la sindrome di Waardenburg, la sindrome di Movat-Wilson.
La malattia si manifesta principalmente prima di un anno e raramente in età adulta

Generalmente la malattia di Hirschsprung si diagnostica al periodo neonatale, infatti nel 65% dei casi è riconosciuta prima di un mese e nel 95% prima di un anno. I sintomi più comuni che si manifestano nel bambino sono: mancata eliminazione del meconio nelle prime 48 ore; dimensione addominale alleviata dalla stimolazione rettale o da clisteri; vomito ed enterocolite neonatale. I primi controlli sono obbligatori se il bambino non evacua entro le 24h, a maggior ragione se ha delle familiarità.
La diagnosi di Hirschsprung è raramente affermata nell’età adulta, infatti in letteratura non si trovano molti casi. Per gli adulti i sintomi sono: grave costipazione, distensione addominale cronica; vomito; ritardo dello sviluppo intestinale.
Gli strumenti diagnostici per riconoscere la malattia di Hirschsprung sono: clisteri, radiografie e biopsie istologiche
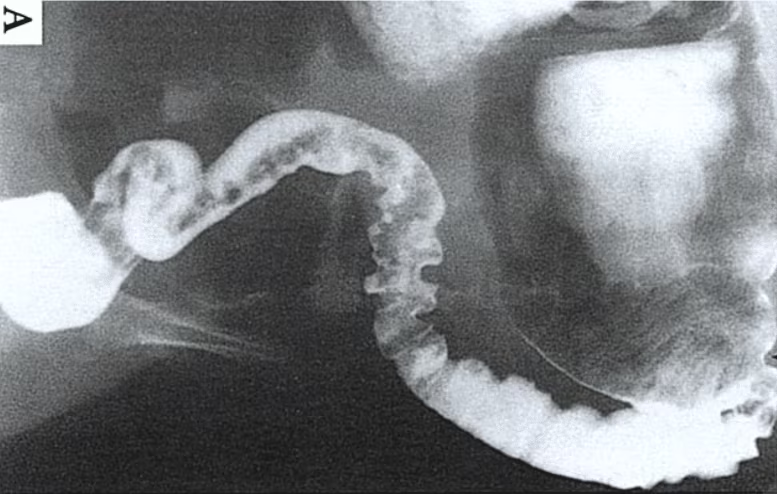
La diagnosi della malattia di Hirschsprung deve essere posta il più presto possibile. Quanto più a lungo la malattia decorre non trattata, tanto maggiore è la possibilità di sviluppare un’enterocolite (o megacolon tossico). Ci si basa sul riconoscimento dei sintomi e sull’analisi del quadro clinico definito da alcuni esami strumentali.
Inizialmente, per valutare il difetto può essere eseguito un clistere o clisma baritato. Con il clisma baritato il medico infonde bario e aria nel retto del bambino in modo da osservare il cambiamento di diametro tra il colon dilatato prossimale, normalmente innervato, e il segmento distale ristretto. Successivamente si eseguono delle radiografie. Le radiografie hanno un’affidabilità eccellente nei 12 giorni dopo la nascita.
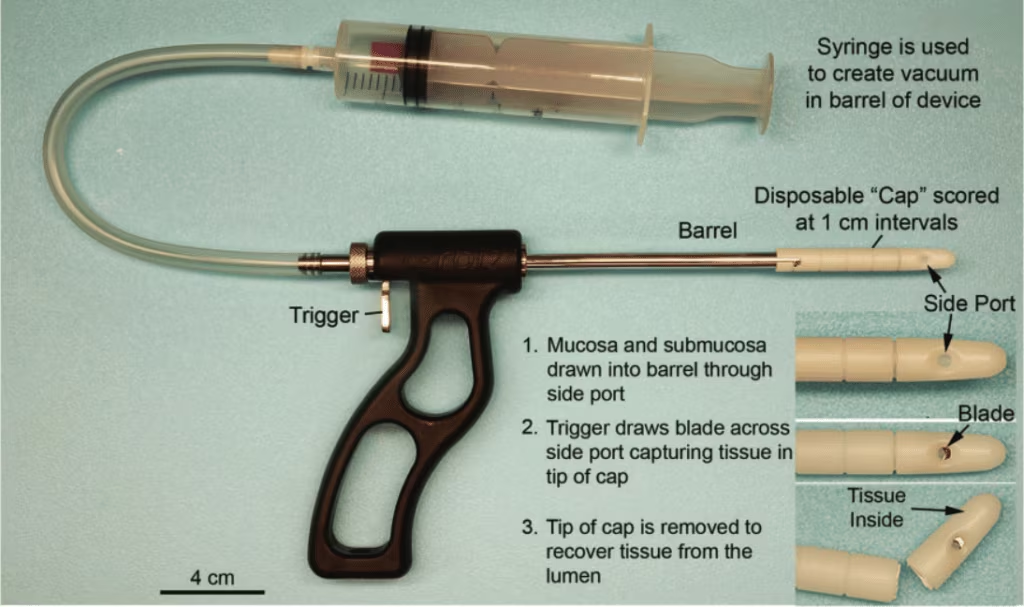
Comunque, le biopsie di aspirazione rettali rimangono gli esami più idonei ad evidenziare la presenza o meno delle cellule gangliari. Nel 2009 l’International Gastroenterology Committee hanno definito i criteri basilari per eseguire le biopsie preoperatorie. Dovrebbero essere necessarie almeno due biopsie con diametri minimi di 3 mm aventi tanta mucosa e sottomucosa estratte almeno 2 cm sopra la linea della dentina.
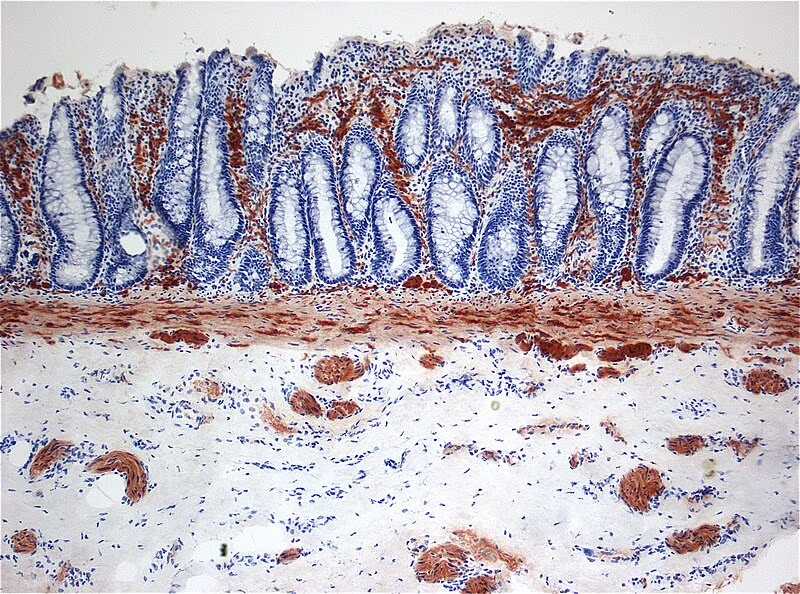
In particolare l’istopatologia convenzionale con colorazione ematossina-eosina è la più comunemente utilizzata. Visti i costi ed i tempi di quest’ultima procedura, ad oggi si preferisce utilizzare l’immunoistochimica. L’immunoistochimica prevede l’utilizzo dell’anticorpo della calretinina, proteina dipendente dalla vitamina D che lega il calcio delle fibre nervose. È dimostrato che la perdita di calretinina è associata all’assenza di cellule gangliari.
La malattia di Hirschsprung deve essere trattata chirurgicamente per esportare la porzione di intestino morta e collegare l’intestino normale con retto e ano
Fino a pochi anni fa, ma anche in casi di urgenza quando la malattia di Hirschsprung degenera in megacolon tossico, il chirurgo collegava l’estremità inferiore della parte sana dell’intestino a un’apertura nella parete addominale. Questa tecnica, conosciuta anche con il nome di colostomia prevede che l’intestino crasso venga tagliato e la parte connessa al colon è portata alla superficie attraverso un’apertura creata appositamente.
Le feci passano attraverso l’apertura e finiscono in un sacchetto per stomie. Decorso un periodo che può variare da pochi mesi a oltre un anno, con la salute del bambino migliorata, si procede a un secondo intervento per chiudere la colostomia, eliminare la sezione anomala dell’intestino, collegare la parte sana all’intestino tenue e all’ano mediante una procedura detta anastomosi.
Oggi, molti chirurghi effettuano un unico intervento chirurgico con tecnica laparoscopica per rimuovere la parte anomala, evitando la colostomia. I risultati con la laparoscopia sono associati a ricoveri più brevi, approcci all’alimentazione più rapidi, e minori sofferenze.
Il potenziale pericolo delle procedure chirurgiche è quello di sviluppare enterocolite di Hirschsprung, potenzialmente letale, che provoca una grave dilatazione del colon spesso seguita da sepsi e shock, per cui è necessario il ricovero.
L’eccellenza italiana: il Professor Alessio Pini Prato

In Italia, ma rinomato anche al di fuori dai confini nazionali, merita una menzione d’ onore il reparto di Chirurgia Pediatrica, dell’Ospedale Infantile dell’Azienda Ospedaliera Santi Antonio e Biagio e Cesare Arrigo, di Alessandria, conosciuto anche come Ospedale Infantile o Ospedaletto. A dirigere il reparto una vera e propria eccellenza della medicina – ma stimato e ammirato dai piccoli pazienti e dalle loro famiglie anche per la straordinaria umanità e dedizione – il Dott. Alessio Pini Prato.
La sua esperienza in sala operatoria comprende oltre 3500 interventi in chirurgia pediatrica maggiore e minore, addominale, urologica e toracica con approccio convenzionale e mini-invasivo (laparoscopia, toracoscopia e robotica) su neonati e bambini di età variabili. Di questi, oltre 2700 interventi chirurgici sono stati eseguiti in qualità di primo operatore presso il Royal Hospital for Sick Children di Edimburgo, in Scozia, presso l’Ospedale Infantile di Alessandria, presso l’Istituto Giannina Gaslini, e presso il Santa Maria Sick Assistance Centre a Khulna, in Bangladesh. Dal settembre 2017 è responsabile del programma di chirurgia robotica pediatrica attivo presso l’AO SS Antonio e Biagio e Cesare Arrigo di Alessandria ed ha eseguito oltre 30 procedure robotiche pediatriche di alta complessità.
Il Professor Alessio Pini Prato da vicino
Laureato in Medicina e Chirurgia presso l’Università di Genova nel 1999, si è specializzato in Chirurgia Pediatrica nel 2004. Dopo un triennio dedicato alla ricerca scientifica, prevalentemente incentrata sulle malformazioni digestive congenite, dal giugno 2008 al gennaio 2017 è stato Dirigente Medico dell’UOC Chirurgia Pediatrica dell’Istituto Giannina Gaslini di Genova. Dal 2010 al 2012 è stato Consigliere Eletto della Società Italiana di Chirurgia Pediatrica e promotore dello studio multicentrico epidemiologico nazionale sull’Atresia Esofagea.
Dall’agosto 2013 ha ricoperto l’incarico di Alta Specializzazione in Stipsi e disturbi della motilità intestinale presso il medesimo Istituto. Dal 15 gennaio 2017 è Direttore della SC Chirurgia Pediatrica dell’Ospedale Infantile dell’Azienda Ospedaliera Santi Antonio e Biagio e Cesare Arrigo di Alessandria. Da marzo 2019 è coordinatore del Centro Bosio, attivo presso l’Ospedale Infantile di Alessandria e dedicato alla diagnosi e cura delle affezioni pediatriche coinvolgenti l’apparato gastrointestinale. Dal 2017 al 2019 è stato membro del Board della ESPES (European Society of Pediatric Endoscopic Surgeons) per la quale riveste dal settembre del 2019 il ruolo di coordinatore dello Scientific Committee. Nel 2017 è membro del Consiglio Direttivo della SIVI (Società Italiana di Videochirurgia Infantile).
Il perchè di un’eccellenza “di Provincia”
Le ragioni sono molteplici, ma tutte hanno in comune la progressiva e costante crescita dell’Ospedale Infantile, come spiega lo stesso Dott. Pini Prato:
«Il motivo va ricercato nella continua ed esponenziale crescita scientifica, nell’attrattività svolta dall’Ospedale nei riguardi di pazienti provenienti da ogni parte d’Italia e dall’estero (superiori al 45% le afferenze fuori area e fuori regione) e dall’elevato tasso di tecnologia messo a disposizione dei nostri professionisti. Dalla robotica alla laparoscopia di ultima generazione, gli approcci mini-invasivi sono un fiore all’occhiello per ‘l’Ospedaletto’ che rappresenta un’eccellenza a livello internazionale tanto da essere fonte di ispirazione per le linee guida Europee della chirurgia laparoscopica nei pazienti Covid-19. La presenza di eccezionali professionisti in tutti i settori di attività, di personale infermieristico di primissimo livello e di una struttura all’avanguardia dove i pazienti e le famiglie si sentono a casa loro sono altri elementi che rendono l’esperienza lavorativa presso l’Ospedale Infantile unica e vincente. La decisione di sposare l’Infantile di Alessandria è totalizzante come anche la dedizione ai nostri pazienti che saranno sempre al centro di un programma di eccellenza unico in Italia ed in Europa».
Va ricordato infatti che l’Ospedale Infantile di Alessandria nel 2020 ha aumentato in modo molto significativo la sua attività scientifica portandosi ai livelli di centri di ricerca internazionali. Con 35 pubblicazioni scientifiche su riviste internazionali per reviewed, 25 delle quali prodotte da autori afferenti al Centro Bosio, l’Ospedale Infantile dimostra di avere una grande attitudine scientifica, contribuendo in modo significativo al dossier Irccs. Non solo Covid, non solo patologia digestiva, ma anche neonatologia, ortopedia, neuropsichiatria, ostetricia e rianimazione sono state fonte di pubblicazioni scientifiche di altissimo livello. Numerosi gli studi attivati, monocentrici e multicentrici, nazionali ed internazionali a dimostrazione della fitta rete di relazioni scientifiche tessuta dai professionisti attivi in Azienda.
Ricorda ancora il Dott. Pini Prato: «Questa fiorente attività scientifica attrae moltissimo anche i giovani con la sempre più numerosa rappresentanza di giovani medici che scelgono l’Infantile per crescere e formarsi. Nell’ultimo anno sono più che raddoppiate le presenze di medici in formazione specialistica in tutte le discipline afferenti al Dipartimento Materno Infantile. Stiamo plasmando i medici del domani e creando i presupposti per un richiamo dei cervelli presso la nostra Azienda».
